'4기암=말기암' 편견 깬 외과의사…후기암 생존율 2배 높였다
명의를 만나다
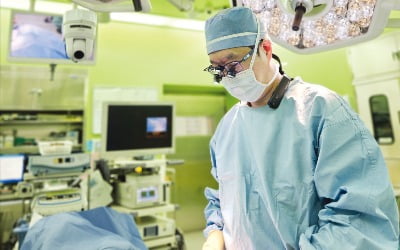
김진 고대안암병원 외과 교수
호주 난치암 수술
전문병원 연수 계기
대장암 3~4기
수술로 치료길 열어
생존확률 0→60%로
골반벽 전이환자도
수술로 치료 가능
"후기암도 포기 말라"
김진 고대안암병원 외과 교수
호주 난치암 수술
전문병원 연수 계기
대장암 3~4기
수술로 치료길 열어
생존확률 0→60%로
골반벽 전이환자도
수술로 치료 가능
"후기암도 포기 말라"
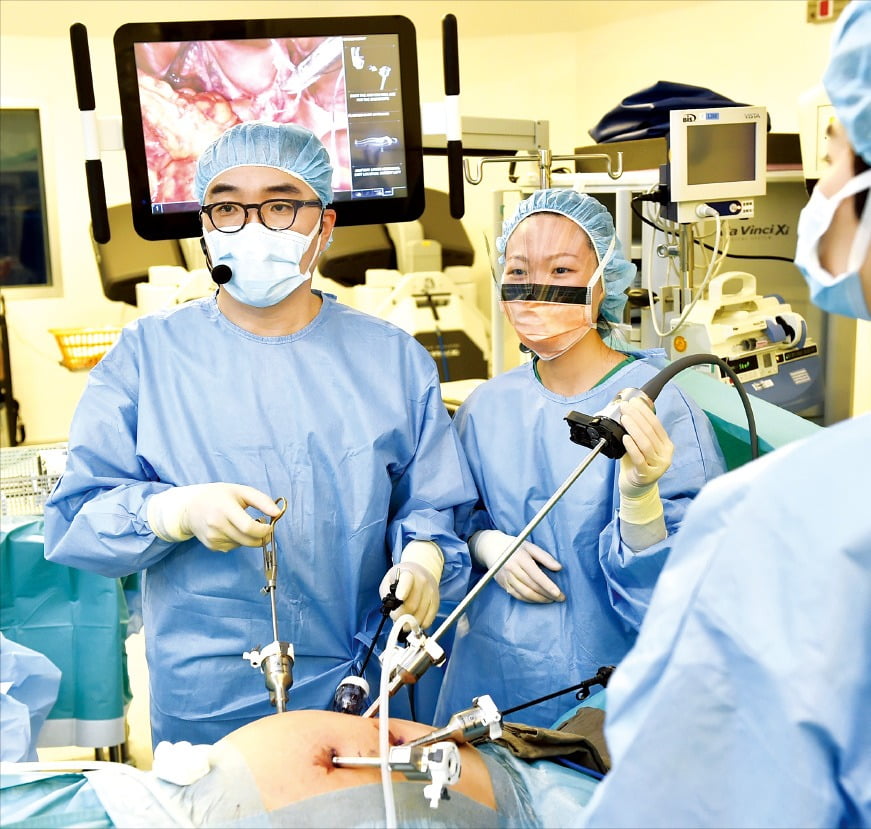
○끝까지 수술해 대장암 말기 환자 살려

김 교수는 대장암이 재발하거나 인근 골반벽으로 전이된 3~4기 환자 등을 수술로 치료한다. 2010년 난치암 수술을 전문으로 하는 호주 시드니 RPA(Royal Prince Alfred) 병원에서 연수를 받고 온 게 시작이었다. 연수 전 병원을 결정할 때만 해도 고민이 많았다. 복강경 등 최신 수술 기술이 발전하는 시대에 배를 여는 방식으로 난치암 환자를 치료하는 병원에서 배울 점이 많지 않을 것이라고 판단해서다.
하지만 RPA 병원에서 보낸 1년은 김 교수의 삶을 바꾸는 계기가 됐다. 치료가 불가능한 암 환자에게 새 생명을 선물할 가능성을 확인했기 때문이다. 김 교수가 연수를 떠나던 때만 해도 국내에서 재발·전이성 대장암 환자 상당수는 수술을 포기하고 항암 치료를 받으며 여명을 보냈다. 김 교수팀이 ‘공격적’으로 수술해 암 덩어리를 제거하기 시작하자 이런 환자의 절반 이상은 이제 수술도 기대해볼 수 있게 됐다. 그는 “과거에는 4기 대장암 환자를 수술로 완치시킬 가능성이 ‘제로’였다면 10년 전에는 40%, 최근에는 60%까지 높아졌다”며 “암을 줄여 여명을 늘리는 ‘고식적 치료’뿐만 아니라 상당수 환자가 암을 없애는 ‘근치적 치료’도 기대할 수 있다는 의미”라고 설명했다.
○지뢰밭 같은 골반벽 전이 환자도 수술
암이 골반벽으로까지 퍼진 환자의 수술 시대를 연 것도 김 교수다. 김 교수팀이 첫 수술에 성공한 것은 6년 전이다. 이후 매년 이런 환자를 한두 명 수술하고 있다. 골반벽엔 신경과 혈관이 거미줄처럼 얽혀 있다. 방사선 치료 등으로 조직이 섬유화돼 암과 정상 조직의 경계를 구분하기 어려운 환자도 많다. 골반벽 재발암 수술을 ‘지뢰밭 같다’고 표현하는 배경이다. 이들에게서 암세포 등을 잘 제거하기 위해선 인체의 해부학적 구조에 익숙해져야 한다.단순히 암을 제거하는 것뿐 아니라 환자가 수술 후에도 최대한 기능적으로 문제없이 생활하도록 돕는 게 중요하다. 배를 열기 전 다양한 변수를 고려해 A안, B안, C안, D안 등 수술 대안을 짜야 하는 이유다. 평소 이미지트레이닝으로도 해법이 보이지 않을 땐 꿈에서도 치료법을 설계한다.
김 교수는 수술을 하루에 한 개 정도만 잡는다. 난치암 환자는 변수가 많아 수술 시간이 얼마나 길어질지 알 수 없어서다. 꼬리뼈로 암이 전이된 환자에게는 정형외과, 성형외과 등의 의료진이 참여해 수술 중 뼈를 자르고 비어 있는 공간을 메워주는 수술을 집도한다. 여러 진료과 의사가 손을 바꿔가며 수술하는데, 아침에 시작한 수술이 해가 진 뒤 끝나는 일이 많다.
복막이나 다른 장기로 전이된 환자 배 속에 40도 넘게 데운 항암 약물을 부어주는 하이펙 치료도 자주 시행한다. 고용량 항암제를 암에 직접 투여할 수 있지만 2~3시간 동안 기화된 고온 항암 약물에 노출되는 탓에 의료진 건강엔 좋지 않다. 하지만 환자 치료에 도움이 된다고 판단하면 주저하지 않는다. 환자 상처를 줄이고 회복을 돕기 위해 로봇 수술, 3차원(3D) 복강경 수술 등도 적극적으로 도입하고 있다.
○“후기암 진단받아도 적극 치료해야”
조기에 암을 찾지 못해 후기암 진단을 받았더라도 치료를 포기해선 안 된다. 의학 기술이 발전하고 항암제, 방사선 치료법이 함께 성장하면서 과거보다 선택지가 늘었기 때문이다.난치암 환자 수술을 책임지는 고된 일상이지만 김 교수에게 환자는 또 다른 스승이다. 치료법을 다양한 방식으로 설계하면서 새 수술법을 고안하는 사례도 많다.
“다른 병원에서 방광과 직장을 다 없애야 한다는 진단을 받고 병원을 찾은 환자가 있었어요. 수술로 암을 없앨 수는 있겠지만 이후 환자 삶의 질을 장담할 수 없었죠. 영상의학과 교수와 함께 환자 상태를 꼼꼼히 살펴 살릴 수 있는 부분을 체크했어요. 고민 끝에 방광도 살리고 장루도 만들지 않는 상태로 수술을 끝냈죠. 대장암이 꼬리뼈 쪽으로 크게 전이된 환자도 기억에 남아요. 전이 탓에 수술이 어려우니 방사선 치료만으로 끝내자는 통보를 받고 찾아온 환자였죠. 방사선 치료를 했더니 수술로 없앨 수 있겠다는 생각이 들었어요. 결국 추가 수술을 해서 4년 넘게 문제없이 잘 살고 계십니다. 이런 분들을 살릴 수 있다는 게 큰 보람입니다.”
이지현 기자 bluesky@hankyung.com